Operacja haluksa (palucha koślawego) to jeden z najczęściej wykonywanych zabiegów w Nowej Ortopedii w Krakowie. Każdy pacjent jest indywidualnie kwalifikowany do odpowiedniej metody korekcyjnej. Dzięki temu efekt operacji haluksa jest trwały - duży palec u stopy zostaje wyprostowany, stopa ulega zwężeniu, a pacjent może powrócić do noszenia obuwia o standardowej tęgości. Przeczytaj poniższy artykuł, by dowiedzieć się więcej o metodach operacji deformacji koślawej palucha, wskazaniach do zabiegu oraz przebiegu rekonwalescencji po operacji.
Umów wizytę u ortopedy operującego haluksy w naszym szpitalu
Wybierz lekarza z listy i umów wizytę przez www lub ZADZWOŃ: 12 352 25 25.
Efekty operacji haluksów
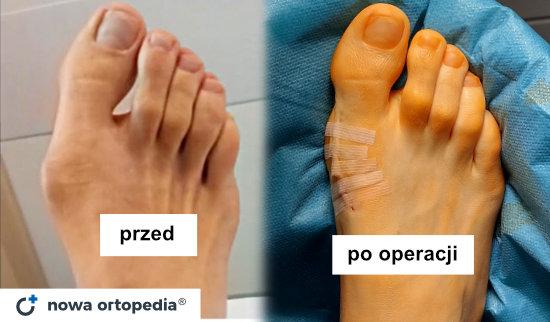
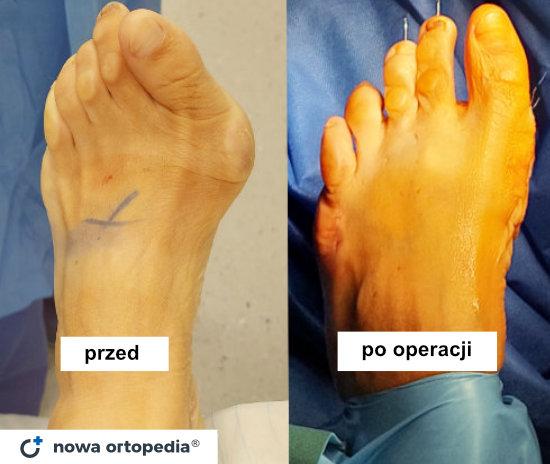
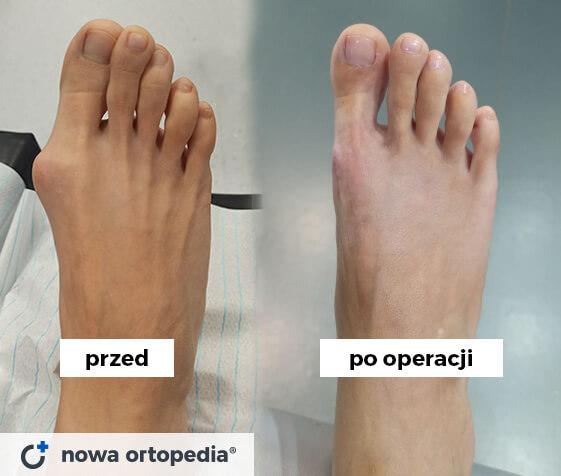
Uwaga: Efekty zabiegu mogą różnić się zależnie od stopnia zaawansowania i złożoności patologii w obrębie stopy, a także pozostałych indywidualnych uwarunkowań zdrowotnych pacjenta. W każdym przypadku przed podjęciem leczenia pacjent wymaga indywidualnej konsultacji ortopedycznej.
Na czym polega operacja haluksów?
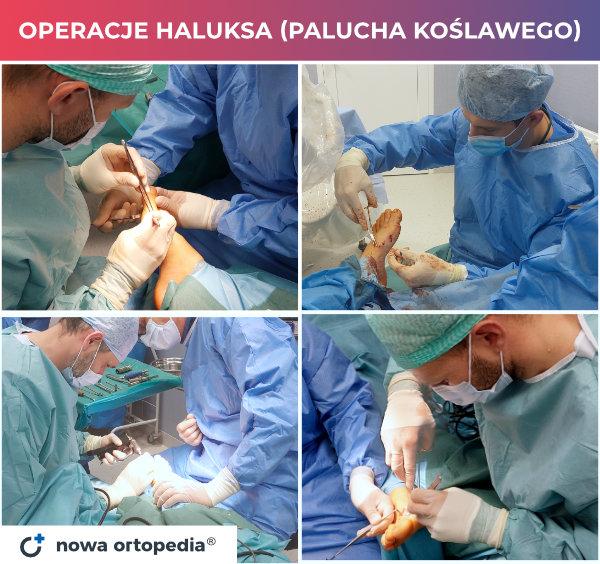
Jak dotąd opracowano ponad 100 metod operacyjnych mających na celu korekcję paluchów koślawych. Większość z nich ma obecnie znaczenie historyczne. W naszym szpitalu ortopedzi przeprowadzają operacje haluksów sprawdzonymi i nowoczesnymi metodami, m.in.: chevron, chevron-Akin, scarf, scarf-Akin, MICA, MIC-PTSA, Lapidus, artrodeza stawu MTP palucha. Metody te mogą zostać zrealizowane z klasycznym cięciem skóry "na otwarto" jak i techniką małoinwazyjną z użyciem miniaturowego frezu, przez niewielkie punktowe otwory w skórze. Doboru odpowiedniej metody operacyjnej oraz techniki dokonuje lekarz ortopeda po przeprowadzeniu szczegółowej diagnostyki i procesu kwalifikacyjnego pacjenta.
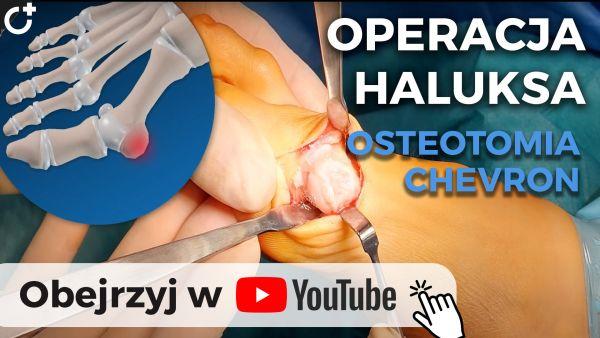
Celem trwałego skorygowania koślawości palucha najczęściej konieczne jest wykonanie osteotomii (przecięcia) I kości śródstopia. Poniżej prezentujemy film z realnie przeprowadzonej operacji metodą chevron w naszym szpitalu (operatorem był nasz ortopeda lek. med. Grzegorz Jarosławski):
W bardziej zaawansowanych deformacjach może okazać się konieczne korekcyjne usztywnienie stawu klinowo-śródstopnego I (metoda Lapidusa). W przypadku obecności zmian zwyrodnieniowych towarzyszącym haluksowi, usztywnienie (artrodezę) przeprowadza się w obrębie stawu śródstopno-paliczkowego palucha.
Dobry ortopeda operujący haluksy w Krakowie - jak wygląda kwalifikacja do zabiegu
Jakie są wskazania do operacji haluksów?
Wskazaniami do operacji palucha koślawego jest ból stopy spowodowany deformacją koślawą palucha - tj.:
- ból wypukłej części haluksa po przyśrodkowej stronie przodostopia (często określana przez pacjentów jako bolesna "wystająca kostka" haluksa),
- ból zdeformowanego stawu śródstopno-paliczkowego palucha (bolesność w środku stawu towarzysząca koślawości).
- ból stopy utrudniający chodzenie czy noszenie butów o powszechnie dostępnej szerokości.
Dobór odpowiedniej metody operacji palucha koślawego
Dobór odpowiedniej metody operacji haluksów zależy m.in. od
- stopnia zaawansowania deformacji ocenianej na zdjęciach RTG stóp (wykonanych w obciążeniu stóp masą ciała),
- stwierdzenia ewentualnej hipermobilności w stawie klinowo-śródstopnym I,
- obecności ewentualnych zmian zwyrodnieniowych stawu śródstopno-paliczkowego palucha,
- poziomu aktywności pacjenta,
- towarzyszących schorzeń, na które cierpi pacjent (np. reumatoidalne zapalenie stawów, ryzyko zaburzeń troficznych skóry).
W niektórych przypadkach ortopeda może wykryć towarzyszące wady w budowie stopy, deformacje nabyte lub inne patologie, które należy równocześnie zoperować (np. znacznego stopnia koślawość stępu).
Przygotowanie do operacji - jakie badania?
Na wizytę kwalifikującą do zabiegu należy przynieść aktualne zdjęcie RTG obu stóp w obciążeniu masą ciała (projekcje AP + bok).
Po uzyskaniu kwalifikacji do zabiegu przez lekarza ortopedę, pacjent otrzymuje zalecenia w zakresie wykonania badań do kwalifikacji anestezjologicznej -> zakładka przygotowanie do operacji.
Od czego zależy cena operacji palucha koślawego?
Koszt zabiegu chirurgicznej korekcji haluksa zależy od rozległości przeprowadzanych procedur w obrębie stopy, sprzętu potrzebnego do realizacji danej techniki operacyjnej, a także typu i liczby implantów stabilizujących kości (np. śrub, płytek). Wpływ na cenę operacji haluksa może mieć także bogate doświadczenie operatora w przeprowadzaniu tego rodzaju zabiegów.
Rekonwalescencja po zabiegu korekcyjnym palucha koślawego
Po zabiegu na stopę zakładany jest opatrunek chroniący gojące się rany i bezpiecznie zabezpieczający pozycję operowanego palucha. Operowanej stopy nie wolno moczyć aż do momentu zdjęcia szwów i pełnego wygojenia ran. Aby wziąć prysznic, należy na stopę założyć nieprzemakalny worek. Szwy zdejmowane są w około 10-12 dniu po zabiegu.
Chodzenie po operacji koślawości palucha jest możliwe w ortezie barouka lub też specjalnym bucie o twardej podeszwie o kołyskowym kształcie. Zalecany rodzaj ortezy dla konkretnego pacjenta jest podawany przez ortopedę jeszcze na wizycie kwalifikującej do zabiegu.
Dolegliwości bólowe po zabiegu korekcji haluksa wynikają z gojenia się kości poddanych osteotomii korekcyjnej, a także gojenia się tkanek miękkich. Należy przyjmować przepisane przez ortopedę leki przeciwbólowe. Dolegliwości bólowe mogą być ponadto łagodzone przez chłodne okłady oraz wyższe ułożenie stopy względem biodra (dzięki elewacji kończyny ograniczamy pooperacyjny obrzęk stopy).
Rehabilitacja po operacyjnym leczeniu palucha koślawego
Rehabilitacja po operacyjnej korekcji haluksów ma na celu:
- zmniejszenie obrzęku pooperacyjnego,
- przywrócenie zakresu ruchomości w stawie śródstopno-paliczkowym palucha (oprócz artrodezy korekcyjnej),
- naukę prawidłowego obciążania stopy z udziałem I promienia stopy,
- reedukację chodu,
- naukę wzorców ruchowych bezpiecznych dla operowanej części stopy.
Efekty korekcji operacyjnej haluksów - czy są trwałe?
Jeżeli ortopeda dobrał odpowiednią dla stopnia deformacji metodę operacyjną, a pacjent ściśle stosuje się do zaleceń pooperacyjnych, efekty korekcji powinny być trwałe. Co oczywiste, pacjentowi nie wolno chodzić w wąskim obuwiu ze ściętymi czubkami, ponieważ niezależnie od efektów operacji mogłoby to doprowadzić do nawrotu haluksa. Należy podkreślić, że leczenie operacyjne jest jedyną potwierdzoną w badaniach metodą trwałej korekcji haluksów. Wkładki do butów czy ortezy zakładane na haluksy służą jedynie uldze w dolegliwościach bólowych oraz poprawie elastyczności przykurczonych tkanek miękkich, nie są natomiast w stanie trwale zmienić ustawienia I kości śródstopia i paliczków palucha.
Zabiegi rewizyjne korekcji haluksów po pierwszej nieudanej operacji w innym szpitalu
Jeżeli pacjent przeszedł zabieg korekcji haluksów w innym ośrodku, a deformacja powróciła i utrudnia codzienne życie, zachęcamy do konsultacji z jednym z naszych doświadczonych ortopedów. Nasi specjaliści wykonują zabiegi rewizyjne z usunięciem pierwotnej stabilizacji śrubami lub płytką. W trakcie zabiegu ortopeda ponownie wykonuje osteotomię lub przeprowadza zabieg usztywnienia (artrodezy) stawu palucha, co umożliwia ostateczną i trwałą korekcję haluksa oraz poprawę kształtu stopy.
Cena operacji haluksów - od czego zależy?
Koszt zabiegu operacji zależy głównie od:
- wybranej metody operacyjnej,
- kosztu płytek i/lub śrub stabilizujących miejsce osteotomii korekcyjnej palucha koślawego,
- konieczności pozostania na noc w szpitalu (opłata za nocleg, gdy zabieg przeprowadzany jest w godzinach popołudniowych, wieczornych).
W odróżnieniu od innych szpitali, w koszt zabiegu wykonywanego w Nowej Ortopedii w Krakowie wliczone są:
- kwalifikacja anestezjologiczna
- opieka anestezjologiczna,
- opieka pielęgniarska,
- konieczne dodatkowe badania wykonane w szpitalu,
- żywienie,
- leki,
- materiały opatrunkowe.
Ważne informacje
|
Czas trwania zabiegu ( zależny od metody) |
30- 60 minut |
| Badania wymagane do zabiegu | podstawowe - zakładka przygotowanie do operacji |
| Znieczulenie | blok okołokostkowy lub przodostopia, ew. podpajęczynówkowe |
| Pobyt w Szpitalu | minimum 2 - 6 godzin po operacji |
| Okres znacznej dysfunkcji | 10-14 dni |
| Okres ograniczonej dysfunkcji | 3 - 6 tygodni |
| Zdjęcie szwów - pierwsza wizyta | brak lub 12-18 dni |
| Zmiana opatrunków | co 3-4 dni |
| Przeciwwskazania do zabiegu | indywidualne |
Umów wizytę u ortopedy wykonującego operacje haluksów w naszym szpitalu w Krakowie
Najczęściej zadawane pytania o zniekształcenie palucha koślawego i metody leczenia haluksów:
Masz dodatkowe pytania lub chcesz umówić wizytę u ortopedy wykonującego operacje haluksów? Zadzwoń: 12 352 25 25.