Czym jest skolioza?
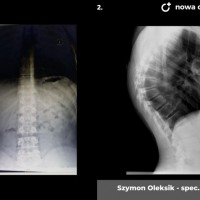
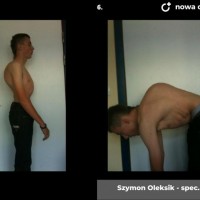
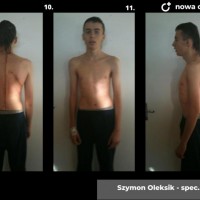
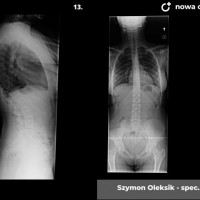
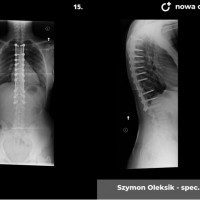
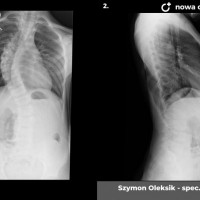
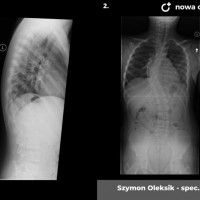
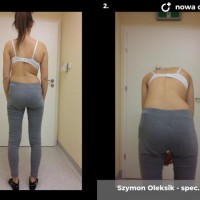
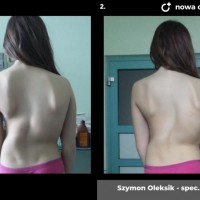
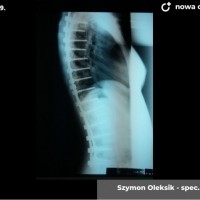
Skolioza jest to trójpłaszczyznowe skrzywienie kręgosłupa. W zależności od przyczyny rozróżniamy skoliozy wrodzone (związane z wadami kręgów), nerwowo-mięśniowe (występujące u pacjentów z ciężkimi wadami neurologicznymi, jak mózgowe porażenie dziecięce czy przepukliny oponowo-rdzeniowe), syndromiczne (na przykład w zespole Marfana) i idiopatyczne (skrzywienie występujące u skąd inąd zdrowych pacjentów, którego przyczyna nie jest poznana).
Umów wizytę teraz - do lekarza specjalizującego się w leczeniu skoliozy w naszym szpitalu
Jakie są przyczyny skoliozy?
Skolioza idiopatyczna, jak wynika z samej nazwy, nie ma jednoznacznie opisanej przyczyny. Na pewno znaczenie ma czynnik genetyczny, jednak nie jest szczegółowo opisany, wiemy jedynie, że istnieje rodzinna predyspozycja do rozwoju skoliozy.
Czynniki środowiskowe nie mają znaczenia – nie można wygenerować prawdziwej skoliozy poprzez złe nawyki czy noszenie ciężkiego plecaka do szkoły, ale też nie da się jej zapobiec nawet najbardziej higienicznym trybem życia. Jeśli kręgosłup ma "zaprogramowane" krzywienie się, to będzie się krzywił.
W zależności od wieku kiedy pojawiają się pierwsze wyraźne objawy skoliozy możemy rozróżnić skoliozy wczesnodziecięce (już u kilkuletnich dzieci), dziecięce i dorastających (w tym wypadku wyraźne objawy pojawiają się w okresie skoku wzrostowego). Rozwój skoliozy idiopatycznej to proces dynamiczny, tempo narastania deformacji nazywamy progresją. To bardzo istotny czynnik w ocenie całego procesu chorobowego i kwalifikacji do leczenia.
Rodzaje skoliozy, ich klasyfikacja i proponowane leczenie
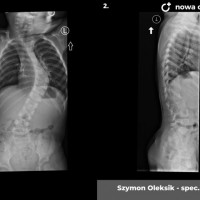
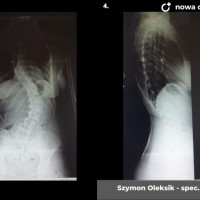
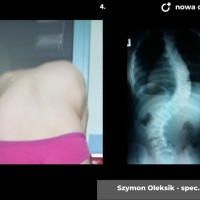
Skoliozy można też klasyfikować ze względu na morfologię (kształt) skrzywienia. Obecnie powszechnie stosuje się klasyfikację Lenkego, która wnosi wiele informacji o morfologii skoliozy i daje pewne wytyczne do leczenia operacyjnego. Wskazania do leczenia zależą jednak przede wszystkim od stopnia skrzwienia i wspomnianej już progresji. Przyjmuje się, że skoliozę rozpoznajemy kiedy skrzywienie boczne przekracza 10 stopni wg Cobba, a deformacja kręgosłupa jest trójpłaszczyznowa. Poniżej tej wartości niektórzy rozpoznają skoliozy nisko-stopniowe, postawy skoliotyczne, lecz nie przekłada się to na rozsądne wskazania do leczenia. Pacjentów z takim stopniem skrzywienia zwykle obserwujemy, kontrolując co 6 miesięcy lub rok. Niektórzy proponują leczenie rehabilitacyjne, jednak nie ma danych jednoznacznie potwierdzających skuteczność rehabilitacji w zapobieganiu progresji skoliozy. Gdy skolioza progresuje i przekracza 20 - 25 stopni Cobba, zaczynają się wskazania do leczenia gorsetowego. Stosuje gorsety sztywne, wykonane z tworzyw sztucznych – typu Cheneau, Boston lub Milwaukee. Tak zwane gorsety dynamiczne raczej nie powinny być stosowane, nie ma bowiem obiektywnych danych potwierdzających ich skuteczność. W leczeniu gorsetowym oczywiście oprócz prawidłowego wykonania samego gorsetu, kluczowe znaczenie ma współpraca pacjenta. Gorset musi być noszony około 20 godzin na dobę, a leczenie trwa często kilka lat, do czasu osiągnięcia dojrzałości szkieletowej. W okresie leczenia gorsetowego nie należy rezygnować z aktywności fizycznej wręcz wskazane są regularne treningi sportowe, prowadzi się też rehabilitację jako leczenie wspomagające. Skuteczność leczenia gorsetowego ocenia się głównie na podstawie danych z badania radiologicznego. Jeśli skolioza nie progresuje leczenie gorsetowe uznajemy za skuteczne.
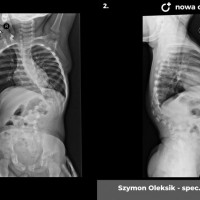
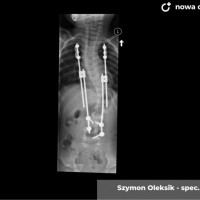
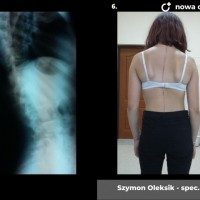
Kiedy kąt skrzywienia przekracza 40 – 50 stopni spełnione są kryteria kwalifikacji do leczenia operacyjnego. Sam dobór metody operacyjnej zależy przede wszystkim od wieku i wagi pacjenta. U dzieci z dużym potencjałem wzrostu stosujemy tak zwane instrumenrium rosnące, czyli takie, które zapewnia zadowalającą korekcję skrzywienia przy zachowaniu możliwości wzrostu.
U najmłodszych dzieci, kilkuletnich, ważących poniżej 20 – 25 kg stosujemy instrumentarium składające się z osadzonych na śrubach lub hakach czterech prętów, które okresowo rozsuwa się. Niewątpliwym mankamentem metody jest konieczność znieczulenia pacjenta każdorazowo do zabiegu wydłużania. Nowatorskim rozwiązaniem w tym zakresie są obecne na rynku od kilku lat pręty magnetyczne, czyli wyposażone w napędzany eletkromagnesem silnik, powodujący wydłużanie pręta. W założeniu metoda ta zwalnia z konieczności cyklicznego znieczulania, minusem jest jednak brak możliwości znaczniejszego domodelowania pręta, a ilość powikłań o charakterze obluzowania materiału jest porównywalna.
U nieco starszych i większych dzieci zastosowanie ma dość powszechnie instrumentarium samorosnące, czyli takie, które umożliwia wzrost bez konieczności wydłużania przy wykorzystaniu możliwości "ślizgania" się po pręcie a bazą są śruby transpedikularne. Można to nazwać wzrostem prowadzonym. Metoda ta stosowana jest w Polsce w kilku ośrodkach od 10 lat. Procedura, przy braku powikłań, zapewnia dłuższy czas spokoju w okresie wzrostu, jednak wymaga najczęściej zabiegu kończącego, czyli ostatecznej stabilizacji "na sztywno" ze sprowokowaniem zrostu kostnego, czyli tzw. spondylodezą. Wówczas można jeszcze poprawić korekcję.
Krótko o leczeniu operacyjnym
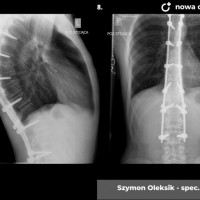
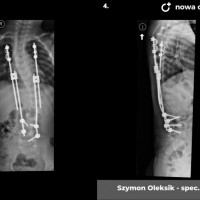
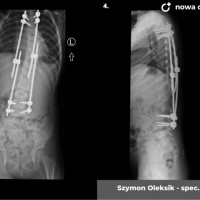
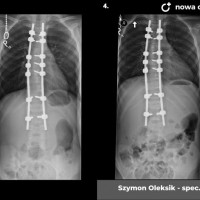
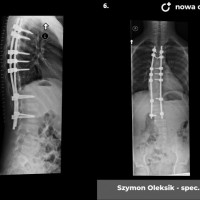
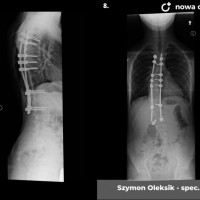
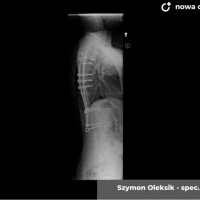
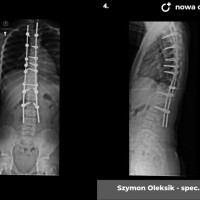
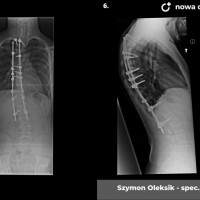
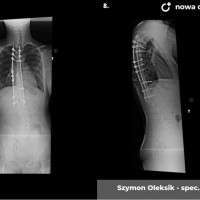
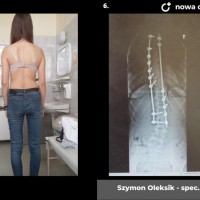
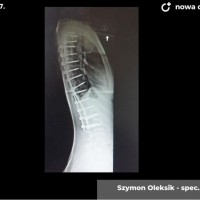
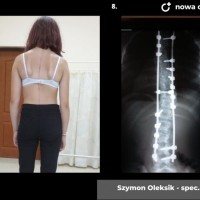
U pacjentów zakwalifikowanych do leczenia operacyjnego pod koniec, lub po zakończeniu okresu wzrostu stosuje się metodę jednoczasowej korekcji skrzywienia ze stabilizacją kręgosłupa i spondylodezą. Podobnie jak w większości procedur bazą do stabilizacji kręgosłupa są śruby traspedikularne – dość masywne i długie śruby wprowadzane do kręgów od tyłu, przez nasady łuków kręgowych, do trzonów kręgowych. Tworzą one bardzo solidną konstrukcję, ale też dają możliwość manewrów korekcyjnych, jak korekcja skrzywienia czy derotacja kręgów – czyli korekcji deformacji trójpłaszczyznowej.
Zabieg operacyjny korekcji skoliozy to poważna procedura ortopedyczna, jeden z najobszerniejszych zabiegów planowych. Wymaga bardzo starannego prowadzenia anestezjologicznego, sama operacja trwa 3 – 5 godzin, wymaga zabezpieczenia w krew, choć zdarzają się zabiegi, które udaje się wykonać bez konieczności przetoczenia. Obecnie dla poprawy bezpieczeństwa rutynowo stosuje się obserwację czynności układu nerwowego podczas całego zabiegu chirurgicznego (tzw. Neuro-monitoring). Po operacji pacjenci pionizowani są zwykle w 2 – 3 dobie, po tygodniu wychodzą do domu. Dalsze usprawnianie ma już przebieg bardziej indywidualny, ostatecznie uważa się, że na powrót do pełnej aktywności (w tym sportowej) można zezwolić pacjentom po okresie wystarczającym za uzyskanie zrostu kostnego, czyli 6 - 12 miesiącach.
Jeżeli chcesz zobaczyć jakie sa możliwosci leczenia operacyjnego skoliozy kliknij w link poniżej:
- SKOLIOZY WCZESNODZIECIĘCE
- SKOLIOZY DZIECIĘCE
- SKOLIOZY IDIOPATYCZNE DORASTAJĄCYCH
Autor: lek. Med. Szymon Oleksik spec. ortopedii