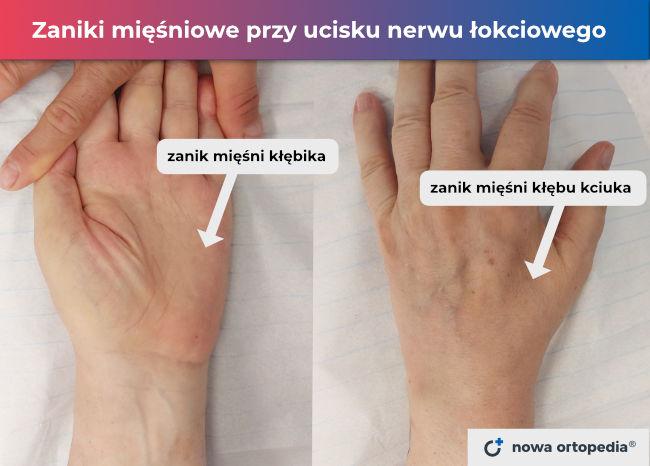
Zespoły uciskowe, nazywane również neuropatiami z ucisku, to stany patologiczne polegające na zaburzeniu czynności nerwu wskutek jego mechanicznego podrażnienia. Ucisk nerwu może być spowodowany przez zwiększoną masę mięśnia, obrzęk pourazowy, zapalenie, bliznę łącznotkankową lub zmiany zwyrodnieniowo-wytwórcze. Konflikt może nasilać się w określonych pozycjach ciała oraz w trakcie wykonywania specyficznych czynności.
Objawami ucisku są mrowienia, drętwienia lub dolegliwości bólowe w obszarze zaopatrywanym przez uciśnięty nerw (najczęściej zgłaszanymi objawami są drętwienia palców u rąk). Gdy konflikt tkanek prowadzi do długotrwałych zaburzeń przewodnictwa nerwu, dochodzi do osłabienia siły określonych mięśni i ich stopniowego zaniku. Miejscami uwięźnięcia nerwu jest zwykle nadgarstek i łokieć, w okolicy których nerwy przebiegają w wąskich przestrzeniach ograniczonych przez tkanki często ulegające przeciążeniu lub uszkodzeniu. Leczenie zachowawcze neuropatii w większości przypadków pozostaje nieskuteczne, dlatego postępowanie polega głównie na operacyjnym uwolnieniu nerwu poprzez przecięcie lub usunięcie tkanek powodujących ucisk.
Umów wizytę teraz - do lekarza specjalizującego się w odbarczeniu nerwu w obrębie kończyny górnej w naszym szpitalu
Ucisk nerwu łokciowego
Objawami neuropatii nerwu łokciowego są zaburzenia czucia w obrębie IV i V palca oraz zewnętrznej części dłoni i przedramienia. Osłabienie mięśni dotyczy kłębika małego palca, mięśni międzykostnych, częściowo mięśni glistowatych oraz części mięśni kłębu kciuka. Wskutek tego może dojść do osłabienia stabilizacji palców podczas chwytania oraz trudności w manipulowaniu przedmiotami.
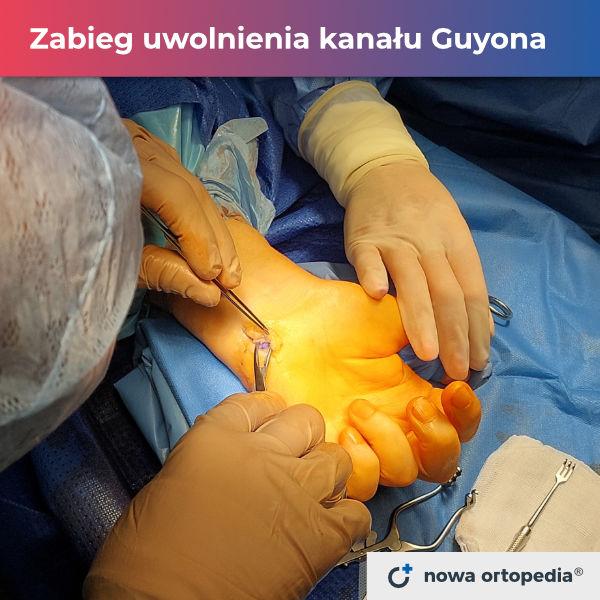
Zespół kanału Guyona
Nerw łokciowy na wysokości nadgarstka przebiega w tzw. kanale Guyona, który ograniczają kość grochowata i haczykowata nadgarstka oraz troczek zginaczy. Do rozwoju zespołu kanału Guyona zwykle dochodzi wskutek przewlekłego opierania zewnętrznej okolicy nadgarstka na uchwycie czy drążku.
Neuropatia często więc występuje u osób chodzących o kulach, sztangistów czy kolarzy. Ucisk nerwu może występować także na tle zmian zapalnych (ręka reumatoidalna) czy zwyrodnieniowych, gdy wyrośla kostne wchodzą w konflikt z nerwem łokciowym. Obecność guzków (ganglionów, tłuszczaków) również może przyczyniać się do ucisku nerwu i wyzwolenia dolegliwości. Nagłe pojawienie się objawów uciskowych wynika natomiast z ostrego urazu, np. złamania kości z przemieszczeniem odłamów czy powstania krwiaka pourazowego ograniczającego przestrzeń w kanale Guyona.
Zespół rowka nerwu łokciowego
Rowek nerwu łokciowego zlokalizowany jest na tylnej powierzchni nadkłykcia przyśrodkowego kości ramiennej (przyśrodkowej stronie łokcia). Nerw łokciowy ułożony jest w wąskiej bruździe kostnej i przykryty więzadłem pobocznym przyśrodkowym. Zespół rowka nerwu łokciowego często występuje u zawodników wykonujących rzuty oszczepem czy trenujących pchnięcie kulą. Nienaturalnie zwiększone napięcie nerwu łokciowego powstaje podczas wymuszonego koślawienia łokcia lub wymachu ze zgięciem łokcia przed wykonaniem rzutu. Może wtedy dochodzić do przemieszczania się nerwu łokciowego na zewnątrz bruzdy, jego powrotu na swoje miejsce i tym samym mechanicznego podrażnienia nerwu. Kontuzje łokcia prowadzące do uszkodzenia i zbliznowacenia więzadeł stawu łokciowego oraz wtórne zmiany zwyrodnieniowe stawu łokciowego predysponują do uwięźnięcia nerwu pod pasmami łącznotkankowymi lub do ucisku nerwu przez narośl kostną (osteofit). Ponadto, u miotaczy często dochodzi do przeciążenia mięśni zginaczy nadgarstka przyczepiających się na nadkłykciu przyśrodkowym kości ramiennej. Zmiany degeneracyjne przyczepów ścięgnistych mięśni mogą dodatkowo zwężać przestrzeń, w okolicy której przebiega nerw łokciowy. Zespół rowka nerwu łokciowego to choroba zawodowa - podobne zmiany jak u sportowców mogą występować u robotników wykonujących prace angażujące kończyny górne. Ponadto neuropatię nerwu łokciowego spotyka się u osób z nawykowym utrzymywaniem łokcia w ciągłym zgięciu i jego oparciem o blat stołu (pracownicy biurowi).
Pourazowe złamania dalszego końca kości ramiennej w obrębie nadkłykcia przyśrodkowego mogą także powodować ucisk na nerw, a nawet doprowadzić do przerwania jego ciągłości.
Ucisk nerwu pośrodkowego
Objawy ucisku nerwu pośrodkowego to drętwienie, pieczenie i ból dłoniowej strony kciuka, drugiego i trzeciego palca oraz połowy palca czwartego od strony kciuka. Do uwięźnięcia nerwu może dojść w kanale nadgarstka lub między mięśniami w górnej części przedramienia.
Zespół cieśni kanału nadgarstka
Kanał nadgarstka stanowi kostno-włóknisty kanał ograniczony od dołu szeregiem kości, a od góry więzadłem poprzecznym nadgarstka. W kanale przebiega nerw pośrodkowy oraz ścięgna mięśni zginających palce. Obecność stanu zapalnego w przebiegu zapalenia pochewek ścięgnistych, obrzęk pourazowy lub zwłóknienie więzadła poprzecznego nadgarstka powodują zwężenie przestrzeni, w której przebiega nerw pośrodkowy. Do rozwoju cieśni nadgarstka dochodzi również wskutek częstego opierania dłoni na uchwycie kuli, wykonywania prac manualnych czy codziennej pracy na komputerze.
Przeczytaj więcej o zespole cieśni kanału nadgarstka.
Zespół pronatorów
Drugą przyczyną ucisku nerwu pośrodkowego jest jego konflikt z mięśniami lub powięziami w górnej części przedramienia. Aby wstępnie rozpoznać neuropatię na tym poziomie wykonuje się próby prowokacyjne:
- oporowe nawrócenie przedramienia (strona dłoniowa ręki kieruje się do podłogi) z jednoczesnym wyprostem łokcia - uwięźnięcie nerwu między dwiema głowami mięśnia nawrotnego obłego,
- oporowe napięcie bicepsa (mięśnia dwugłowego ramienia) przy zgięciu i odwróceniu przedramienia (strona dłoniowa ręki kieruje się do sufitu) - ucisk nerwu pośrodkowego pod pasmem włóknistym stanowiącym przedłużenie ścięgna mięśnia bicepsa,
- oporowe zgięcie trzeciego palca - usidlenie nerwu pośrodkowego przez łuk mięśnia zginacza powierzchownego palców.
Ucisk nerwu promieniowego
Ucisk nerwu promieniowego przydarza się najczęściej podczas snu, gdy kończyna górna zostaje przygnieciona ciężarem własnego ciała. Ucisk nerwu promieniowego jest również nazywany „porażeniem sobotniej nocy”, ponieważ zdarza się często po nadużyciu alkoholu i zaśnięciu w przypadkowej pozycji kończyny górnej. Typowym objawem ucisku nerwu promieniowego jest tzw. „ręka opadająca”, ponieważ dochodzi do niedowładu lub porażenia mięśni prostujących nadgarstek. W przypadku tego rodzaju neuropatii objawy są najczęściej przemijające – w przywróceniu funkcji ręki pomaga terapia manualna tkanek miękkich oraz wykonywanie specyficznych ruchów w stawach kończyny górnej celem neuromobilizacji nerwu.
Uwięźnięcie gałęzi głębokiej nerwu promieniowego - nerwu międzykostnego tylnego, może dawać objawy promieniującego bólu bocznej strony łokcia oraz osłabienie mięśni prostujących kciuk i palce u ręki. Dowiedz się więcej o neuropatii nerwu międzykostnego tylnego.
Zabieg operacyjny odbarczenia nerwu
Kwalifikacja do operacji uwolnienia nerwu
Zespół kanału Guyona, zespół rowka nerwu łokciowego, zespół cieśni nadgarstka czy zespół pronatorów wstępnie rozpoznaje się na podstawie charakterystycznych objawów – zaburzeń czucia w określonym obszarze oraz ewentualnego osłabienia siły mięśniowej. Diagnoza zostaje potwierdzona podczas badania przewodnictwa nerwowego (badania elektrofizjologicznego). Aby określić przyczynę ucisku na nerw, wymaganą metodą diagnostyczną jest USG tkanek miękkich, rezonans magnetyczny (tkanki miękkie i kostne) lub RTG (wyłącznie tkanki kostne). W przypadku stwierdzenia konfliktu nerwu z otaczającą tkanką podejmuje się decyzję o operacyjnym odbarczeniu nerwu.
Przebieg zabiegu dekompresji nerwu
Operacja uwolnienia nerwu przeprowadzana jest najczęściej klasyczną metodą na otwarto, która wymaga wykonania 2-3cm nacięcia na stronie dłoniowej nadgarstka lub kilkucentymetrowego nacięcia wzdłuż przebiegu nerwu w okolicy łokcia. Nacięcie skóry pozwala na dokładną ocenę okolicy nerwu oraz precyzyjne wycięcie tkanek powodujących konflikt. W metodzie endoskopowej, podczas której przez małe otwory wprowadza się narzędzia chirurgiczne, zakres pola operacyjnego jest ograniczony. W związku z tym zabieg metodą endoskopową wykonuje się tylko w przypadku prostych zabiegów polegających na przecięciu obkurczonych tkanek kolidujących z nerwem. Większość zabiegów wymagających resekcji tkanek i dokładnego opracowania przestrzeni wokół nerwu wykonywanych jest metodą na otwarto. W trakcie zabiegu przecinane są więzadła, np. więzadło poprzeczne nadgarstka, usuwane ogniska martwicze tkanek oraz fragmenty kości uciskające nerw. Rana zamykana jest szwami, które są usuwane po 10-14 dniach po zabiegu.
Po zabiegu
Wypis do domu następuje najczęściej w dniu zabiegu. Pacjent otrzymuje od fizjoterapeuty zalecenia dotyczące pielęgnacji oraz pozycji operowanej kończyny. Do czasu zdjęcia szwów należy wykonywać ruchy kończyną w ograniczonym bezbólowym zakresie. Po zdjęciu szwów bardzo istotna jest mobilizacja blizny pooperacyjnej celem uniknięcia zrostów łącznotkankowych oraz uzyskania dobrego efektu kosmetycznego (zmniejszenia widoczności blizny). Pacjent powinien wykonywać ćwiczenia wspomagające przesuwalność nerwu (neuromobilizacje) – początkowo ćwiczenia przeprowadzane są pod nadzorem fizjoterapeuty w warunkach ambulatoryjnych, a następnie samodzielnie kontynuowane przez pacjenta w domu. W okresie kilku tygodni po zabiegu należy unikać nadmiernego przeciążania operowanej kończyny. Wskazane jest wykonywanie bezpiecznych ćwiczeń zaleconych przez fizjoterapeutę, które mają za zadanie stopniowo przywrócić ruchomość stawu łokciowego i stawu nadgarstka oraz przywrócić siłę mięśniową ręki. Dopiero w momencie, gdy funkcja ręki zostanie odtworzona, można powrócić do pracy zawodowej czy uprawiania sportu.
W przypadku częściowego uszkodzenia struktury nerwu zalecane jest zażywanie leków wspomagających metabolizm tkanki nerwowej, np. preparatów bogatych w witaminy z grupy B.
Ważne informacje
|
Czas trwania zabiegu ( zależny od metody) |
15 -75 minut |
| Badania wymagane do zabiegu | podstawowe lub brak - w zależności od rodzaju znieczulenia |
| Znieczulenie | miejscowe lub blok obwodowy , odcinkowe |
| Pobyt w Szpitalu | do 1-6 godzin po zabiegu |
| Okres znacznej dysfunkcji | do 2 tygodni |
| Okres ograniczonej dysfunkcji | 2 - 6 tygodni |
| Zdjęcie szwów - pierwsza wizyta | 12 - 16 dni lub brak |
| Zmiana opatrunków | co 3 - 4 dni |
| Przeciwwskazania do zabiegu | infekcja |
Najczęściej zadawane pytania o neuropatie uciskowe oraz zabieg odbarczenia nerwu: