Oddzielająca martwica chrzęstno-kostna (OCD, osteochondritis dissecans) to schorzenie dotyczące chrząstki stawowej i leżącej pod nią warstwy podchrzęstnej kości. Schorzenie najczęściej występuje w kolanie, ale może również rozwinąć się w innych stawach, takich jak: staw skokowy (martwica bloczka kości skokowej), staw łokciowy lub ramienny. W przebiegu OCD dochodzi do lokalnego zaburzenia ukrwienia obszaru chrząstki dotkniętego schorzeniem, co prowadzi do miejscowego obumarcia chrząstki oraz leżącej pod nią tkanki kostnej. Z czasem fragment chrzestno-kostny może oderwać się od podłoża i przemieścić w jamę stawu, co rodzi ryzyko jego zakleszczenia, wtórnego ograniczenia zakresu ruchu, a nawet zablokowania stawu.
Umów wizytę u ortopedy leczącego martwicze zmiany chrzęstno-kostne u dorosłych
Kolano
Staw skokowy
Staw ramienny, łokciowy, nadgarstek
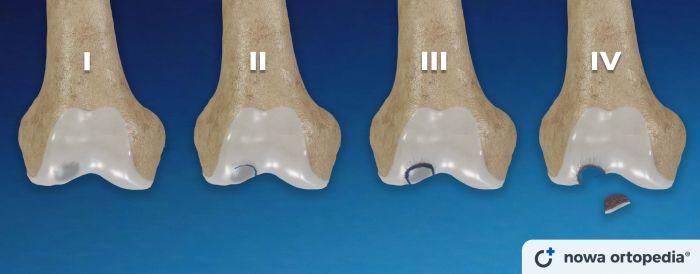
Stopnie zaawansowania i progres OCD
Jednym z popularnych systemów klasyfikacji jest klasyfikacja Berndta i Harty'ego, która wyróżnia cztery stopnie zaawansowania martwicy chrzęstno-kostnej:
- I: obrzęk szpiku kostnego i zmniejszenie gęstości warstwy podchrzęstnej kości.
- II: zmiany ogniskowe zaniku chrząstki, częściowe oderwanie chrząstki od podłoża,
- III: całkowite oderwanie chrząstki od podłoża, jednak nie występuje przemieszczenie tego fragmentu - stabilne uszkodzenie chrzęstno-kostne,
- IV: fragmenty chrzęstno-kostne ulegają oderwaniu od podłoża i przemieszczeniu w obrębie stawu, tworząc wolne ciała stawowe mogące ulec zakleszczeniu w przestrzeniach anatomicznych, co potencjalnie prowadzi do ograniczenia ruchomości lub zablokowania stawu.
Objawy martwicy chrzęstno-kostnej
Typowe objawy martwicy chrzęstno-kostnej obejmują:
- Ból w dotkniętym stawie, który może się nasilać podczas aktywności fizycznej.
- Możliwy obrzęk i tkliwość stawu.
- Uczucie przeskakiwania w stawie podczas ruchu, zablokowanie stawu - gdy oderwany fragment chrząstno-kostny ulega uwięźnięciu w przestrzeni stawu.
- Ograniczony zakres ruchu w stawie z powodu bólu i mechanicznej blokady przez fragment chrzęstno-kostny.
Przyczyny OCD
Dokładna przyczyna osteochondritis dissecans nie jest jasna, ale sądzi się, że może być związana z powtarzającym się przeciążeniem lub ostrym urazem stawu. OCD często występuje u aktywnych nastolatków i młodych dorosłych, zwłaszcza u osób uprawiających sport lub wykonujących prace fizyczne.
Martwica chrzęstno-kostna u dzieci i dorosłych - różnice
OCD klasycznie dzieli się na postać młodzieńczą i dorosłą. Młodzieńcze OCD klasyfikuje się, gdy płytki wzrostu pozostają jeszcze otwarte. OCD dorosłych występuje u starszych nastolatków i młodych dorosłych, u których doszło do zakończenia wzrostu kości.
Młodzieńcze OCD ma lepsze rokowanie i wyższe wskaźniki samoistnego wycofania zmian po leczeniu zachowawczym. Martwicze zmiany chrzęstno kostne OCD u dzieci są przeważnie stabilne, podczas gdy OCD u starszych nastolatków i dorosłych cechuje wyższe ryzyko całkowitego odszczepienia i przemieszczenia fragmentu martwicy.
Martwica chrząstki kolana
OCD w tym przypadku najczęściej obejmuje kłykieć przyśrodkowy kości udowej, kłykieć boczny kości udowej, rzepkę i bruzdę bloczka kości udowej. Obecne teorie dotyczące etiologii OCD uwzględniają głównie powtarzające się mikrourazy z towarzyszącymi mikrozłamaniami warstwy podchrzęstnej, co prowadzi do wtórnego niedokrwienia i martwicy.
Martwica chrząstki stawu skokowego
Ubytki chrzęstno-kostne dotyczą głównie bloczka kości skokowej - najczęściej po stronie górno-przyśrodkowej. Jest to stosunkowo częste powikłanie po skręceniu stawu skokowego lub w przebiegu przewlekłej niestabilności.
Martwica chrząstki stawu ramiennego
Uszkodzenie kostno-chrzęstne rzadko obejmuje staw ramienny, jednak odnotowano kilka przypadków, w których wykazano, że problem dotyczy głównie mężczyzn w kończynie dominującej. Najczęściej dotkniętym obszarem jest przednio-górna powierzchnia głowy kości ramiennej.
Martwica chrząstki stawu łokciowego
Martwicze zmiany chrzęstno-kostne mogą dotyczyć również stawu łokciowego. Najczęściej obejmują one główkę kości ramiennej. Inne obszary często zajęte przez martwicę to bloczek kości ramiennej, głowa kości promieniowej oraz wyrostek łokciowy. Martwica chrząstki stawu łokciowego z reguły występuje u sportowców intensywnie trenujących dyscypliny rzutne.
Martwica chrząstki kości nadgarstka
Martwica obejmuje zwykle kość łódeczkowatą nadgarstka. Czynnikami etiologicznymi są: ostry uraz (np. upadek na rękę) lub powtarzające się mikrourazy powodujące miejscowe zaburzenia ukrwienia. Bardzo często OCD stanowi powikłanie złamania kości łódeczkowatej.
Diagnostyka OCD
Diagnoza OCD zwykle obejmuje połączenie wywiadu medycznego, badania fizykalnego oraz badań obrazowych, takich jak zdjęcia rentgenowskie, rezonans magnetyczny (MRI) lub tomografia komputerowa (TK).
Na zdjęciach RTG widoczne są głównie zaawansowane stadia martwicy. I stopień martwicy nie musi być widoczny, dlatego diagnostyka OCD powinna opierać się głównie na analizie obrazowania rezonansu magnetycznego. Rezonans magnetyczny potwierdza rozpoznanie, ponadto bardziej precyzyjnie charakteryzuje i ocenia stopień zaawansowania OCD. Ponadto dzięki MRI można odróżnić zmiany OCD od złamań zmęczeniowych oraz torbieli podchrzęstnych.
Szybka diagnoza i odpowiednie leczenie są niezbędne, aby zapobiec dalszym uszkodzeniom stawu, w tym powikłaniom takim jak przedwczesne zwyrodnienie stawu.
Leczenie martwicy chrząstki kolana i stawu skokowego
Opcje leczenia zależą od nasilenia schorzenia oraz od tego, czy martwicze uszkodzenie chrzęstno-kostne jest stabilne czy niestabilne.
Postępowanie zachowawcze
Zachowawcze metody leczenia obejmują odciążenie stawu, fizjoterapię i leki przeciwzapalne. Próbę leczenia zachowawczego można rozważyć przy niewielkich zmianach, u młodych pacjentów (poniżej 30 roku życia), w początkowych stadiach oddzielającej martwicy (stopień I-II).
Leczenie operacyjne
Decyzja o zastosowaniu wybranej metody operacyjnej zależy od wielu czynników - głównie od stopnia zaawansowania OCD, stanu tkanki kostnej i schorzeń współistniejących układu ruchu pacjenta, a także od preferencji i doświadczenia lekarza ortopedy. W przypadku IV stopnia OCD przebiegającego z oderwaną martwicą stanowiącą ciało wolne, konieczne może być usunięcie luźnego fragmentu chrzęstno-kostnego, oczyszczenia podłoża ubytku, a następnie jego uzupełnienia różnymi metodami. Dzięki temu powierzchnia stawowa odzyskuje ciągłość, co zapobiega miejscowym uszkodzeniom chrząstki przyległej powierzchni stawowej i przedwczesnym zmianom zwyrodnieniowym stawu.
Nawiercania
Nawiercania przeprowadza się celem stymulacji naturalnych procesów gojenia przydatnych w odtworzeniu ukrwienia w miejscu zmiany OCD. Procedura polega na wykonaniu mnogich niewielkich otworów od chrząstki aż do kości znajdującej się wgłąb linii demarkacji za pomocą specjalnego wiertła o średnicy 0,9 mm. Wypływająca krew stymuluje procesy gojenia, które umożliwiają ponowne wgojenie niektórych zmian OCD (II stopień) w podłoże kostne. Nawiercania mogą być stosowane jako samodzielna procedura (niewielkie ubytki) lub jako element bardziej złożonego zabiegu - np. przed przykręceniem zdestabilizowanego fragmentu w stopniu III.
Metoda ta w dużym stopniu zależna jest od fizjologicznej biologii gojenia, na którą nie mamy wpływu. Fragment chrzęstno-kostny może się zdestabilizować, oderwać i przemieścić.
Stabilizacja zmiany chrzęstno-kostnej miniaturową śrubą Herberta
W niektórych przypadkach OCD stopni II-III można ponownie przytwierdzić zmianę do podłoża kostnego i ustabilizować za pomocą miniaturowej tytanowej śruby Herberta. Główka śruby ma do 2,5 mm średnicy i jest całkowicie zagłębiona w chrząstce.
Alternatywną formą stabilizacji mogą być śruby biowchłanialne lub piny węglowe.
Śruby biowchłanialne charakteryzują się zdolnością do ulegania naturalnej resorpcji, czyli rozkładowi i wchłaniania przez organizm pacjenta w ciągu pewnego czasu po ich wszczepieniu. Oznacza to, że śruby biowchłanialne stopniowo ulegają biodegradacji, ulegając zastąpieniu (przerośnięciu) przez własne tkanki organizmu.
Usunięcie zmiany martwiczej, wyczyszczenie podłoża i wypełnienie ubytku
Najbardziej skuteczną metodą leczenia jest usunięcie zmiany martwiczej oraz oczyszczenie podłoża ubytku aż do krwawiącej kości. Ubytek wypełnia się rozdrobnionymi przeszczepami kostnymi pobranymi z innej okolicy ciała pacjenta odtwarzając krzywiznę obrysu kości. Następnie ortopeda stosuje jako najwyższą warstwę membranę Hyalofast, która może być dodatkowo pokryta koncentratem komórek multipotencjalnych uzyskanych ze szpiku kostnego pacjenta. Membrana Hyalofast tworzy rusztowanie dla tworzącej się tkanki i optymalne środowisko do różnicowania się komórek multipotencjalnych w chondrocyty. W efekcie uzyskujemy wypełnienie ubytku tkanką kostną i tkanką chrzęstno-włóknistą najbardziej zbliżoną we właściwościach do anatomii stawu.
Rekonwalescencja po zabiegach operacyjnych martwicy chrzęstno-kostnej
Po zabiegach operacyjnych OCD pacjent nie może obciążać operowanej kończyny przez około 6 tygodni. Jest to czas wymagany do wgojenia się ustabilizowanego fragmentu w kość lub wgojenia przeszczepów kostnych i matrycy w podłoże kostne w miejscu ubytku. Odciążenie uzyskuje się poprzez kule łokciowe. Po uzykaniu zgody lekarza obciążanie jest możliwe w granicach tolerancji pacjenta. W przypadku zastosowania przeszczepów kostnych i membrany hialuronowej kończyna zostaje unieruchomione w ortezie w zgięciu kolana na okres ok. 2 tygodni. Celem tego jest profilaktyka przemieszczenia się membrany, co mogłoby zaburzyć proces regeneracji tkanki chrzęstnej lub spowodować powstanie nierówności na powierzchni stawowej.
Ważne jest pooperacyjne monitorowanie procesu gojenia np. z wykorzystaniem obrazowania MRI według wskazań ortopedy. Rezonans kolana najczęściej wykonuje się w 6 tygodniu po operacji.
Po uzyskaniu zgody lekarza wprowadzane są ćwiczenia zakresu ruchu w stawie, początkowo na szynie CPM, następnie ćwiczenia czynne. W kolenym etapie wprowadzane są ćwiczenia wzmacniające mięśnie w funkcjonalnych pozycjach kończyny dolnej. Plan i progres rehabilitacji ustalane są indywidualnie zależnie od procedur zrealizowanych w trakcie zabiegu oraz funkcjonalnych celów pacjenta.
Źródła:
- Durur-Subasi, I., Durur-Karakaya, A., & Yildirim, O. S. (2015). Osteochondral Lesions of Major Joints. The Eurasian Journal of Medicine, 47(2), 138-144. https://doi.org/10.5152/eurasianjmed.2015.50